電子処方箋の普及と医療DXの広がりにより、これまで診察室と調剤室で分断されていた電子カルテと電子薬歴のデータがつながり始めています。医師と薬剤師が同じ情報を共有できる環境は、患者安全と業務効率の両面で大きな意味を持ちます。
紙の処方箋中心だった運用がデジタルへ置き換わり、処方・調剤データを施設間で共有できる土台が整ってきました。データは全国規模のネットワークを通じて流通します。
医師・薬剤師・患者の三者それぞれに価値が生まれ、診療の精度と服薬指導の質が底上げされます。一方で運用設計の巧拙が効果を左右します。
現場で用いられる連携方式は、大きく3つのルートに整理できます。自院・自局がどの方式に該当するかを把握すると、情報共有の範囲と精度を見極めやすくなります。
国が整備するネットワーク経由で処方・調剤データを共有する、最も標準的な方式です。異なる事業者のシステムを利用していても、国のネットワーク上で重複投薬や併用禁忌の一元的なチェックが行われ、その結果を確認できます。
患者のスマートフォンアプリをハブに、処方情報に加えてバイタルやアレルギー情報まで共有する動きが広がっています。患者自身が情報流通の起点になる点が特徴です。
同一ネットワーク内では、薬局への検査値開示や疑義照会のデジタル化など、一歩踏み込んだ情報連携が行われている事例もあります。
立場ごとに受け取れる価値は異なり、三者三様のメリットを押さえることが導入効果を最大化する近道です。
仕組みを導入すれば自動で解決するわけではなく、現場運用の設計が連携の成否を分けます。
レセコンだけで過去の医療情報を取得する運用では、診察室・調剤室の端末から情報が見えず判断材料に活かせません。処方情報も自動取り込みできず、手入力の手間が残ります。
運用ルール上、医療機関側は電子処方箋管理サービス上のデータを変更せず、電子カルテシステムにのみ変更内容を記録します。薬局側は調剤結果としてサービスへ登録する流れです。
レセコンとカルテ・薬歴の事業者が異なる場合は、双方に連携要望を伝える必要があります。片方だけの依頼では情報が届かない領域が残ります。
業界では連携仕様の整備とAPI活用が進み、シームレスな情報共有に近づきつつあります。
JAHISなどによる仕様策定が進み、事業者間のデータ連携がスムーズになれば、二重入力や転記ミスの削減が期待できます。
基盤は整ってきたものの、診察室・調剤室の端末まで情報が届くかは施設ごとの設定に依存します。この点は残された実務課題です。
電子カルテと電子薬歴の連携は、3つのルート、立場別メリット、運用ルール、そして標準化の展望という4つの視点で整理できます。まずは自施設のシステム事業者に連携状況と要望を確認し、情報がどこまで届く設計になっているかを見直すことが、患者安全と業務効率を高める第一歩となります。
一般診療所・病院運営・自由診療といった各領域で重視されるポイントを踏まえ、3つのタイプに分けて整理しました。
違いが見えにくい電子カルテを“診療スタイル基準”で比較し、自院に合う方向性をつかめるようにまとめています。
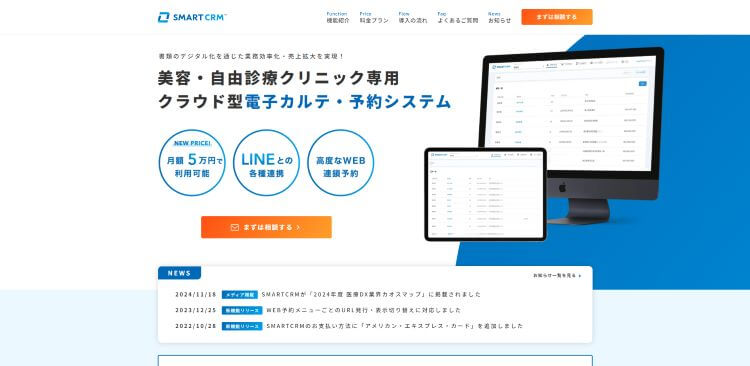
診療フローがそのまま移行可能な
外来特化型カルテ
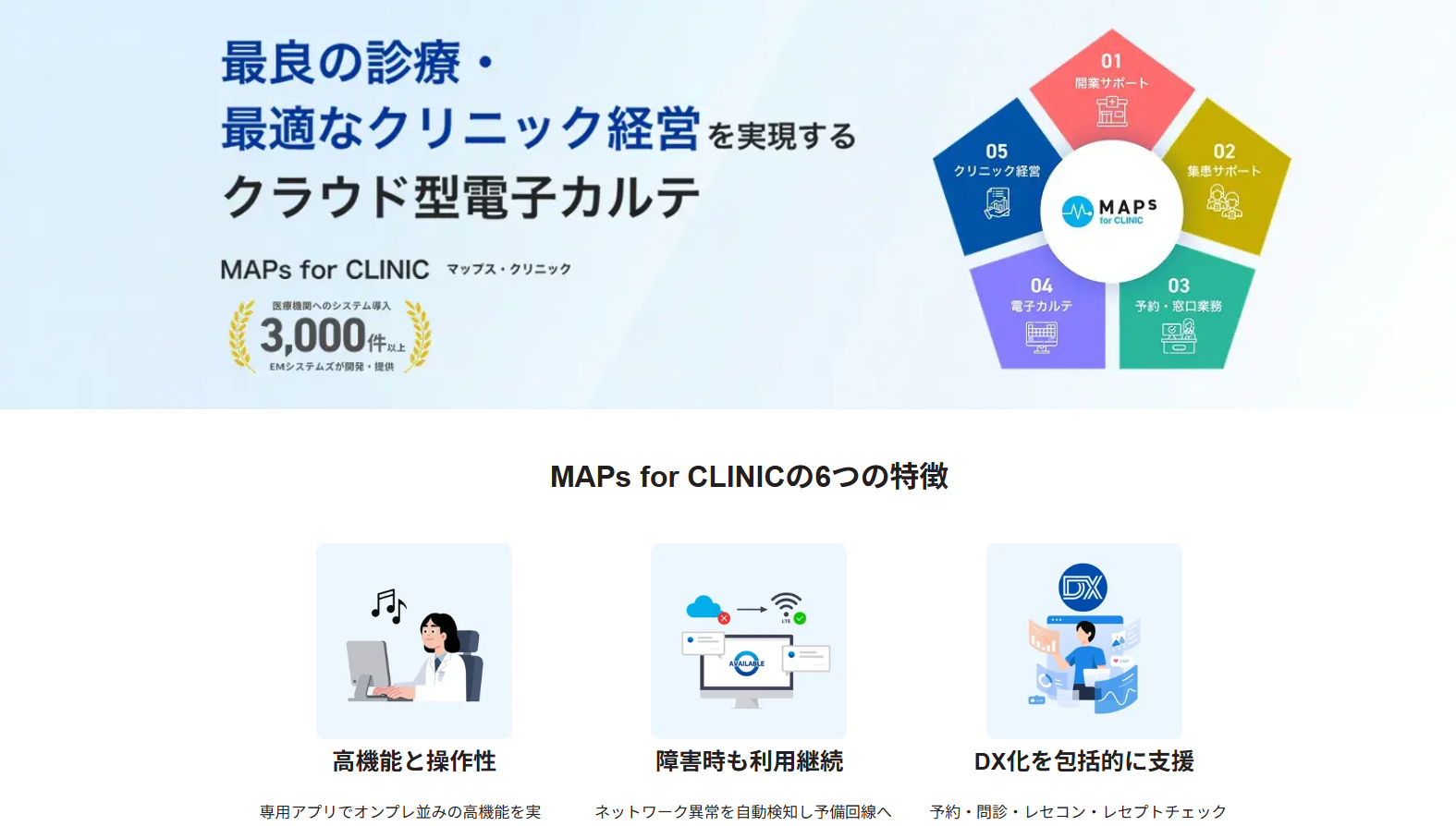
急性期から地域包括まで一気通貫
病院運営を支える“統合型HIS”
売上・リピートの向上を目指せる
LINE起点の次世代CRMカルテ